Az inzulinrezisztencia: korai intő jel!
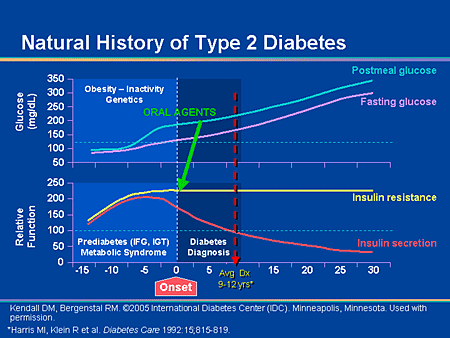
A cukorbetegségnek több évtizedes előzménye van. A hosszú élettörténet ismeretében szégyenletes, hogy többnyire ma is csak későn diagnosztizálják, amikor már egekbe szökött a vércukorszint, és számos szövődmény kíséri a betegséget. Fontos megértenünk a betegség idővonalát (ábra), mert a figyelmeztető jeleket már évtizedekkel hamarabb, messze a szövődmények előtt felismerhetjük. Ehhez emelkedett vércukor helyett a kóros inzulin-emelkedést kell keresni!
A vércukor emelkedését (lila) akár 15-20 évvel megelőzi az inzulin-szint kóros emelkedése (piros).® A korai inzulin-emelkedés azt jelzi, hogy a raktározó-hormon hatákonysága csökkent, és ellenállással szemben dolgozik. Ez a hírhedt inzulin-rezisztencia (IR). (sárga) A cukorbetegség korai jele: az inzulin-rezisztencia! Az orvosnak ezt kell keresnie, és gyógyítania! Ebben a fázisban még nincsenek maradandó szövődmények, és megfelelő életmód-változtatással maradandó ártalom nélkül szűnik a probléma.®
A fordulópont élettana (haladóknak).
Az inzulinrezisztencia önfenntartó mechanizmusa (lásd ott) évtizedekig képes hajtani a metabolikus tünetcsoportot (zöld nyilak), és annak minden kártékony következményét. De nem minden IR-ből lesz diabétesz.
A vércukor-emelkedéshez vezető fordulópont akkor jön el, amikor a zsírraktárakban is akadozni kezd a spájzolás, azaz inzulinrezisztencia alakul.® Ekkor az zsírból felszabaduló zsírsavak hatására a májban végkép kontrollját veszíti a cukorgyártás (glükoneogenezis). A májban tehát folyamatossá válik a cukorkészítés, az izmok pedig (már régen) nem tudják betárolni a felesleget. Innentől nincs megállás: a vércukor instabillá válik, az OGT teszt IGT-t mutat, majd hamarosan emelkedni kezd az éhomi vércukor (IFG), és nem sokkal később előttünk áll a teljes, kifejlett diabétesz. (Amennyiben ez kínainak tűnik, a részletesebb magyarázat az IR fejezetnél található.)
Aki belemerítkezett az IR tudományába, annak szemet szúrhat egy ellentmondás. A zsírszövet a felesleg tárolására specializálódott szervünk. Hogyan okozhat gondot a zsírnak éppen maga a bőség, és annak vezénylője, az inzulin? Nos, mai tudásunk szerint a zsírszövet működési elégtelenségéhez szükséges egy másik titkos összetevő: a krónikus stressz, és annak állandó kísérője: a krónikus gyulladás.® Akármi legyen is annak forrása (helytelen étrend, krónikus stressz, alvásdeficit, hiányállapotok), a gyulladás és a bőség együtt már elegendő ahhoz, hogy a vércukor elszabaduljon.
A kóros IGT, emelkedő vércukor, valamint a kifejlett diabétesz között már csak egyetlen vékony határ húzódik: ez pedig a hasnyálmirigy működésének zavara (béta-sejt elégtelenség). Amikor a hasnyálmirigyben is felesleges zsírok jelennek meg, akadozni kezd annak működése. Minél zsírosabb a hasnyálmirigy, annál kevesebb inzulint termel.® Talán a felszaporodó zsírok akadályozzák ebben, de az is elképzelhető, hogy a béta-sejtek éppen a csökkent inzulintermeléssel próbálják védeni magukat a kezelhetetlen bőség ellen.®
De van itt más baj is. Az inzulin-termelő béta sejtek közvetlen szomszédságában, az alfa sejtekben termelődik a vércukor-emelő ellenhormon: a glukagon. Normál esetben a glukagon termelésének az inzulin, és a magas vércukor szab gátat. A túlterhelt hasnyálmirigyben azonban az alfa-sejtek is süketté válnak az inzulinra: szakadatlanul termelik a vércukor-emelő glukagont.®
Összegezve: a cukorbetegség utolsó fordulópontján a hasnyálmirigy is elzsírosodik, maga is inzulin-rezisztenssé válik (szakadatlan termeli a glukagont), és egyre kevesebb inzulint termel. (Első ábra: piros vonal). Innentől a vércukor-emelkedésnek semmi sem szab gátat.
A korai diagnózis: éveket ad.
Az inzulinrezisztens (2. típusú) diabétesz, és annak kísérő szövődményei (veseelégtelenség, érelmeszesedés, vakság, végtagvesztés) általánosságban 8-10 évvel rövidítik az életet. A korai felismerés: életmentő lehet.
Az orvosi gyakorlatban a diabéteszt megelőző állapot (prediabétesz) felismerésére gyakran ma is a hagyományos cukorterheléses vizsgálatot (Oral Glucose Tolerance Test, OGTT) használják. A terhelés során mért, emelkedett vércukor-értékek csökkent glükóz toleranciát (Impaired Glucose Tolerance, IGT) igazolhatnak. Az IGT néhány évvel megelőzi a kifejlett cukorbetegséget, de tudjuk, hogy az IR sok évvel korábban, még a vércukor-emelkedést megelőzően kimutatja a szénhidrát-intoleranciát. Még kevésbé tekinthető korai diagnózisnak az éhomi vércukor vizsgálata. Az emelkedett (de diagnosztikus határértéket még el nem érő) éhomi vércukor (Impaired Fasting Glucose, IFG) közvetlenül a cukorbetegség előszobájának tekinthető. Tudunk ennél sokkal jobbat!
A cukorbetegség az IR → IGT → IFG → diabétesz "fejlődési" vonalon halad. A korai felismeréshez inzulinrezisztenciát kell keresnünk, mert sokkal könnyebben gyógyítható, mint a kialakult cukorbetegség.
Olvasmány:
- Jason Fang: The Diabetes Code: Prevent and Reverse Type 2 Diabetes Naturally. Greystone Books, 2018.
- Ben Bikman: Why We Get Sick: The Hidden Epidemic at the Root of Most Chronic Disease-and How to Fight It. Benbella Books, 2020.
Tudomány:
- Andrikopoulos S: Obesity and type 2 diabetes: slow down!--Can metabolic deceleration protect the islet beta cell from excess nutrient-induced damage? Mol Cell Endocrinol. 2010 Mar 25;316(2):140-6.
- Corkey BE: Banting lecture 2011: hyperinsulinemia: cause or consequence? Diabetes. 2012 Jan; 61(1): 4–13.
- Erion KA, Corkey BE: β-Cell Failure or β-Cell Abuse? Front. Endocrinol., 13 September 2018.
- Hayashi T, et al: Patterns of insulin concentration during the OGTT predict the risk of type 2 diabetes in Japanese Americans. Diabetes Care. 2013;36(5):1229–1235.
- Kaneko K et al: Insulin inhibits glucagon secretion by the activation of PI3-kinase in In-R1-G9 cells. Diabetes Res Clin Pract. 1999 May;44(2):83-92.
- Kraft Joseph R: Diabetes Epidemic and You. Trafford Publishing, 2008.
- Lim EL et al: Reversal of type 2 diabetes: normalisation of beta cell function in association with decreased pancreas and liver triacylglycerol. Diabetologia Vol 54, 2506–2514 (2011)
- Meier JJ, Bonadonna RC: Role of Reduced β-Cell Mass Versus Impaired β-Cell Function in the Pathogenesis of Type 2 Diabetes. Diabetes Care. 2013 Aug; 36(Suppl 2): S113–S119.
- Ou HY, et al. The association between nonalcoholic fatty pancreas disease and diabetes. PLoS One. 2013; 8(5): e62561
- Steven S, et al. Weight loss decreases excess pancreatic triacylglycerol specifically in type 2 diabetes. Diabetes Care. 2016; 39(1): 158-165.
- Stuckey MI et al: Heart rate variability and the metabolic syndrome: a systematic review of the literature. Diabetes Metab Res Rev. 2014 Nov;30(8):784-93.
- Tushuizen ME, et al. Pancreatic fat content and beta-cell function in men with and without type 2 diabetes. Diabetes Care. 2007; 30(11): 2916–2921.
- Zhyzhneuskaya SV et al. Time Course of Normalization of Functional β-Cell Capacity in the Diabetes Remission Clinical Trial After Weight Loss in Type 2 Diabetes. Diabetes Care. 2020 Apr;43(4):813-820.