Az inzulin-rezisztencia dióhéjban.
Éppen csak csipegetsz, mégis hízol? Két óránként eléhezel? Rojtosra edzed magad, mégsem fogysz? Fertilitási problémáid vannak? Akkor jó eséllyel inzulinrezisztenciád van. Kicsit tudományosabban:
Az inzulinra minden egyes sejtünknek van hallása, de a hormon leghangosabban három szervünkhöz beszél. Az izom, zsír, és máj sejteiben az inzulin: ajtót nyit a glükóznak. Az inzulin a májban felfüggeszti a cukorgyártást, a zsírban pedig annak lebomlását. Amennyiben a felsoroltak bármelyike nem működik: inzulin-rezisztenciáról beszélhetünk.
Az inzulin: a raktározás karmestere.
 Az inzulin sokkal több, mint vércukor-szabályozó hormon: az építkező, anabolikus anyagcsere főszereplője. Azon dolgozik, hogy minden (aktuálisan felesleges) kalória bekerüljön a neki alkalmas kamrába. Ez mindaddig nagyon hasznos, és jól működik, amíg elegendő hely van a megfelelő polcon. A tartós bőség azonban egyre súlyosabb problémákat okoz, melyek megértéséhez tudni kell, hogy mit hová raktározunk.
Az inzulin sokkal több, mint vércukor-szabályozó hormon: az építkező, anabolikus anyagcsere főszereplője. Azon dolgozik, hogy minden (aktuálisan felesleges) kalória bekerüljön a neki alkalmas kamrába. Ez mindaddig nagyon hasznos, és jól működik, amíg elegendő hely van a megfelelő polcon. A tartós bőség azonban egyre súlyosabb problémákat okoz, melyek megértéséhez tudni kell, hogy mit hová raktározunk.
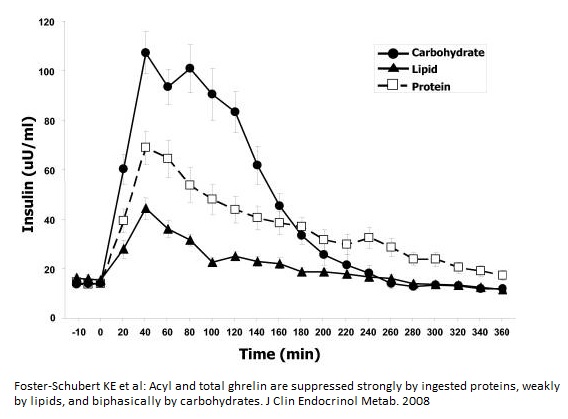
Minden étkezés inzulin-választ provokál. Legnagyobb inzulin-hullám az egyszerű cukorfélék (mono- és diszacharidok), gyoran felszívódó keményítők után érkezik. A szénhidrátok mellett a fehérje kisebb, a zsír fogyasztása pedig még kisebb inzulin-választ eredményez (ábra). Ételeink természetesen vegyesen tartalmazzák ezen összetevőket, és minden falásnyi étkezést inzulin-hullám követ. A feldolgozott, finomított (gyorsan felszívódó) szénhidrátokban bővelkedő étrend masszív inzulin-válaszokat produkál, ami csak 3-5 órával az étkezés után tud (nagyjából) lecsengeni.®
Egészséges esetben hormontermelő mirigyeink rövid, löketszerű impulzusokkal "beszélgetnek". A túlzott igénybevétel azonban megzavarja ezt a kommunikációt. A hasnyálmirigy működési zavarának egyik első jele a korai, löketszerű inzulin-válasz elmaradása. A mértéktelen inzulin-igény miatt ugyanis a béta-sejtekben kifogynak azok a konyhakész inzulint tartalmazó zsákocskák (vesiculumok), melyek a gyors, pulzatilis inzulinválasz produkálására képesek. A normális inzulinválaszok helyett IR esetén lassú, elnyújtott hormonhullámok jelentkeznek, melyek lecsengése is lassabb.
Az ellenállás forrása: a bőség.
Minden élőlény úgy őrzi a dinamikus egyensúlyát (homeosztázis), hogy kiiktatja, leszabályozza azt, amiből túl sokat kap. A túl sok kalória bőséges inzulinválaszt provokál, ezért a kalóriafelesleg által kiváltott ellenállás (rezisztencia) az inzulin ellen irányul. Besokallt sejtjeink különféle úton (lásd alább) elérik, hogy a hormon kevésbé tudja kifejteni hatásait. Az inzulin-rezisztenciához hasonlóan természetes ellenállást provokál minden, melyből felesleg támad. (Az elhízás során felszapodoró zsírból pl. leptin árad ki, mely leptin-rezisztenciát alakít.)
Mennyi energiafelesleg okoz anyagcsere-zavart? Nos, ez relatív. Az érkező fölös kalóriák csak akkor okoznak bajt, ha már telített a nekik alkalmas raktár. A gyorsan felszívódó, finomított cukorfélék gyorsan okoznak IR-t, mert a nekik alkalmas (glikogén-)raktár gyorsan megtelik. Ezt követően viszont már minden gramm cukor kezelhetetlen felesleget jelenthet.
(Példaként: normál vércukor esetén kb. 5g glükóz kering a vérben. Egyetlen zsemle elfogyasztása ötszörös mennyiségű (25g) cukor-terhelést jelent, amit sürgősen el kell tüntetni a vérből. Hová pakolható ez a felesleg, ha a legfőbb raktár (izomzat) nem képes felvenni? A máj lesz kénytelen eltüntetni: zsírt készít belőle. Így lesz egy csekély kalóriatartalmú reggeliből relatív bőség, és tovább hízás...)
Érthető, hogy tartós felesleg zavart okoz a raktározásban, és elhízást okoz. De hogyan lehet inzulinrezisztens egy sovány beteg? Például úgy, hogy a relatíve kevés kalória stressz mellett érkezik. Stressz esetén anyagcserénk a tápanyagok, energiatartalékok felszabadításán dolgozik (katabolizmus) a túlélés érdekében. A stressz durván akadályozza az inzulin-hatást, a építkező-raktározó (anabolikus) anyagcserét, ezért stressz-hatás mellett a legkisebb étkezés is relatív felesleget jelenthet.® Ezért krónikus stressz mellett nem meglepő egy sovány policisztás nőbetegben mérhető IR.® Szintén a stressz-hormonok miatt okozhat IR-t az alváshiány, és a felborult bioritmus. Végül, de nem utolsó sorban manapság a krónikus stressznek gyakori formája: a túledzés! (Amikor heti 5 kardio tréning, kalóriamegvonás mellett leáll a fogyás, akkor rendszerint IR akadályozza a zsírégetést.)
Ismételném: a betegítő bőség fogalma relatív. Az anyagcsere-kisikláshoz elegendő, ha az elfogyasztott kalória rosszul raktároható (és gyorsan érkező) cukor, vagy éppen rosszkor érkezik, ezért relatíve több, mint amit aktuálisan kezelni (biztonságosan eltárolni) képes anyagcserénk.
Szerveink nem egyszerre, hanem jellegzetes sorrendben kezdenek ellenállni a kalória-feleslegnek. Általában az izom esik el először.® (ábra: kék nyíl) Ez nem meglepő, mert a beérkező glükóz 80%-át az izom raktározza (glikogén formájában), és készletgazdálkodási szempontból a glükóznál nincs problémásabb. Az izom raktárkapacitása nem túl bőséges (kb. 1500 kcal), ráadásul a kamrának csak bejárata van, kijárat nélkül: az izom-glikogén kizárólag helyben, izommunkára hasznosítható. Az izomból a cukor számára nincs más kijárat! Ha nincs izommunka, akkor a tegnap készült glikogén ma is ott vár a következő edzésre. A szokványos (szénhidrátban bővelkedő) étrend, és mozgáshiány mellett az izomzat akár napok alatt teltházat jelenthet.
A cukor-raktározás fokozódó gondjaival párhuzamosan a zsíranyagcsere is akadozni kezd.® Az étkezéssel érkező zsírok mellett (főként a májban) a cukor-feleslegből is zsír készül, és a telített izmokat egyre több szabad zsírsav terheli. Amikor a zsírsavak beáramlása meghaladja az izom zsírégető kapacitását, akkor kártékony lipidszármazékok (diacyl-glicerol, ceramidok), és kóros zsírlerakódások mutatkoznak az izmokban. (A krónikus mozgáshiány pedig, mint tudjuk: drasztikusan csökkenti az izom zsírégető kapacitását.®) A zsíranyagcsere-zavar az utolsó csepp a pohárban: a besokallt izom befeszül az inzulinnak. Az inzulin-rezisztens izomban az inzulin többé nem nyit kaput a cukornak.®
Az izom ellenállásával lezárul a legnagyobb cukor-lerakóhely, és ugrásszerűen megnövekszik a glükóz által okozott terhelés. Ezt a hasnyálmirigy extra inzulin bedobásával próbálja visszaszorítani, ezért az izom IR következménye kórosan sok inzulin (hyperinzulinémia). Ilyenkor az étkezést kórosan magas inzulin-kiugrás követi, majd az éhgyomri inzulin-szint is megemelkedik. (Lásd alább, a diagnózisnál.)
Az izom eleste után az események felgyorsulnak (ábra: piros nyíl). Innentől a teljes cukorterhelést a máj próbálja eltüntetni: zsírt készít belőle (de novo lipogenezis). A máj elzsírosodása mellett a zsigerekben is tájidegen (ektópiás) zsírlerakódások jelennek meg. A kóros zsírlerakódást mindenütt az inzulinrezisztencia fokozódása követi. A máj elzsírosodása egy fontos sarokpont az anyagcsere-romlás útvonalán, mert az inzulin-rezisztens májban már étkezés után sem áll le a cukorgyártás (glükoneogenezis). A fokozódó cukorterhelés további inzulintermelésre ösztökéli a hasnyálmirigy béta-sejtjeit, és ezzel az ördögi kör bezárult.
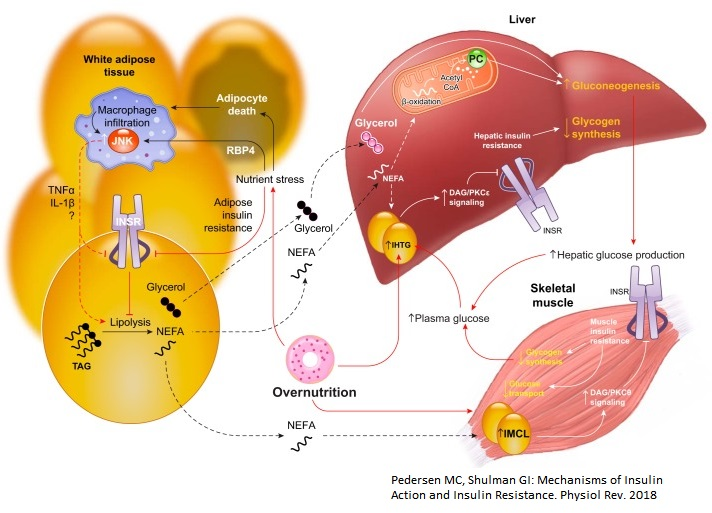 Szakembereknek erősen ajánlom Gerald Shulman munkacsoportjának kimerítő áttekintését.® (ábra) Az IR mechanizmusának megértése: nem könnyű. Krónikus betegségeink megértéséhez ugyanakkor nélkülözhetetlen.
Szakembereknek erősen ajánlom Gerald Shulman munkacsoportjának kimerítő áttekintését.® (ábra) Az IR mechanizmusának megértése: nem könnyű. Krónikus betegségeink megértéséhez ugyanakkor nélkülözhetetlen.
IR és elhízás.
A régi dogma szerint az elhízás okozza az inzulin-rezisztenciát. Mint látjuk, éppen fordított a helyzet: a krónikus kalória-többlet okoz raktározási zavarokat, inzulin-rezisztenciát az izomban, fokozódó inzulin-terhelést, majd az IR továbbterjedését.® Az emelkedő inzulin-szint mellett lehetetlenné válik a zsírégetés (pusztulnak a mitokondriumok), és állandósul a zsírgyártást. A szaporodó zsírok nagyrészét éveken keresztül képesek elnyelni a zsírpárnák, hiszen éppen ez lenne a dolguk. Ameddig a bőr alatti zsír képes eltüntetni a felesleges kalóriákat, addig az IR szépen lassan fokozódik, de a túlsúly egy határig megvéd a súlyosabb metabolikus zavartól. Az IR akkor fordul cukorbetegségbe, mikor már maga a zsírszövet is inzulinrezisztenssé válik. (Lásd ott.)
Cukor-függőség, és reaktív hypoglikémia.
Az IR komplex anyagcsere-zavar, mely a klinikai gyakorlatban szénhidrát-intoleranciát jelent (Glükóz-terheléssel igazoljuk, és CH-megvonással gyógyítjuk.) Paradox módon az IR ugyanakkor cukorfüggéssel társul, mert az emelkedett inzulin-szint megakadályozza a zsírégetést (béta-oxidáció), ezért IR esetén dominálóan cukorégetésből nyerhetünk energiát. A magas inzulin-szint ráadásul kiszámámíthatatlan vércukor-esést okozhat, jellegzetesen az étkezés után 2-3 órával. Sok beteg (ilyesztő fenyegetésként) megéli a reaktív hypoglikémiát, retteg a vércukor-eséstől, és rendszeres pótlással tartja fenn a betegítő ördögi kört. Cukor-függőséget alakít.
A gyakori étkezés, nassolás megelőzi a vércukor-eséseket, azonban tovább rontja a metabolikus zavart, mely végül pusztító szövődményekig vezet. A reaktív hypoglikémia paradoxona éppen úgy oldható fel, ha szembe megyünk vele: az étkezések ritkításával gyógyul! (Lásd ott.)
Az inzulin-rezisztencia diagnózisa. (OGTT, HOMA-IR)
Az étkezésre adott kórosan magas inzulin-válasz, valamint a tartósan emelkedett vérszint (hyperinzulinémia) azt jelzi, hogy az izom már teltházat jelentett, a gördülékeny raktározás akadozik. Ez az IR első mérhető jele, ezt kell keresnünk! A fokozott inzulin-termelés éveken keresztül képes normálisra visszaszorítani a vércukorszintet, ezért önmagában a vércukor követése akár évtizedekkel késleteti a probléma felismerését!
Korábban mutatja a bajt az éhomi inzulin emelkedése. Az egyszerű laborvizsgálatból kiszámítható az inzulin, és a vércukor valamelyikének emelkedése, melyből egy kórjelző index számítható (HOMA-IR).
Számítási képlete: HOMA-IR = éhomi glükóz (mmol/L) x éhomi inzulin (μU/L) / 22,5
A HOMA-IR értékelése:
- 1-2,5: normál
- 3< inzulin rezisztencia valószínűsíthető
- 4< inzulin rezisztencia szinte bizonyos
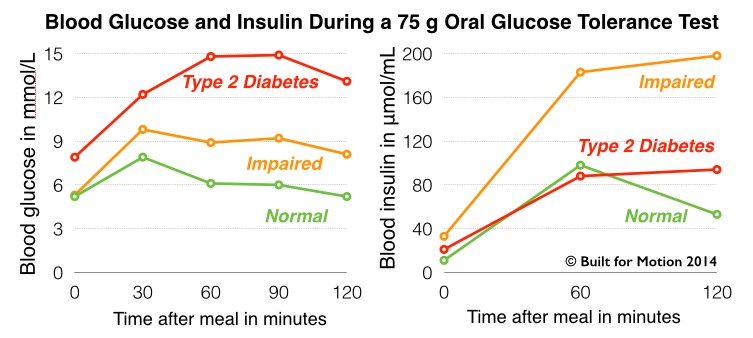 Az éhomi inzulin mérésénél is koraibb diagnózist biztosít, ha a cukorterhelésre adott inzulin-választ mérjük. A standard tesztétkezésre (75g glükóz) adott vércukor-választ (Orális Glükóz Tolerancia Teszt, OGTT) évtizedek óta használják a cukorbetegség korai diagnózisára. (ábra: bal oldal). A cukor elfogyasztását követően (legalább) 2 óráig, fél óránként mérik a vércukor változását. A kóros terhelési cukorprofil (impaired glucose tolerance, IGT) a diabétesz előszobáját jelenti, és évekkel megelőzi az éhomi vércukor megemelkedését (impaired fasting glucose, IFG).
Az éhomi inzulin mérésénél is koraibb diagnózist biztosít, ha a cukorterhelésre adott inzulin-választ mérjük. A standard tesztétkezésre (75g glükóz) adott vércukor-választ (Orális Glükóz Tolerancia Teszt, OGTT) évtizedek óta használják a cukorbetegség korai diagnózisára. (ábra: bal oldal). A cukor elfogyasztását követően (legalább) 2 óráig, fél óránként mérik a vércukor változását. A kóros terhelési cukorprofil (impaired glucose tolerance, IGT) a diabétesz előszobáját jelenti, és évekkel megelőzi az éhomi vércukor megemelkedését (impaired fasting glucose, IFG).
Az IFG a cukorbetegség előszobája, az IGT kicsit korábban kimutatható.
Ami sajnos kevésbé közismert: az inzulin-rezisztencia akár már egy évtizeddel korábban is kimutatható, ha a glükóz terhelésre adott inzulin-választ is mérjük (ábra jobb oldal)! Az inzulin-mérésekkel kiegészített OGTT első propagálója (Joseph R. Kraft) 14 ezer (!) teszt eredménye alapján állította, hogy a kóros inzulin-minta sok évvel megelőzi a vércukor emelkedését, a cukorbetegség kialakulását! A cukor-terhelésre egészséges emberben gyors inzulin-válasz következik, mely gyorsan lecseng. IR esetén lassan emelkedik az inzulin, az egekig felszökik, majd órákig magasban marad. Esetleg órákon keresztül emelkedő tendenciát mutat. A Kraft-tesztet ma is méltatlanul hanyagolja az orvosi gyakorlat, pedig korai diagnózist biztosít, és rendkívül informatív. A kóros inzulin-válasz nemcsak az IR legkoraibb diagnózisát segíti,® de a görbe mintázata még azt is jól előjelzi, hogy kit fenyeget leginkább az IR-ből cukorbetegség kialakulása.®
Fentebb, az élettani folyamatábrán zöld nyilakkal jeleztem az inzulinrezisztencia néhány jellegzetes következményét. Közülük is kiemelendő két jellegzetes laboreltérés: a szérum tridlicerid-szintje emelkedik, a HDL-koleszterin pedig csökken. (Erről bővebben a metabolikus szindrómánál beszélek.) Ezek annyira érzékenyen jelzik az IR jelenlétét, hogy a triglicerid/HDL arány vizsgálata kitűnően használható annak fapados vizsgálatára, előszűrésére. A triglicerid normálértéke: 0,5–1,7 mmol/l (de inkább 1 mmol/l alatt szeretném látni). A HDL-koleszterin normálértékei: 1,0 mmol/l felett (férfiak); 1,3 mmol/l felett (nők). 1-nél nagyobb triglicerid/HDL arány esetén erősen felmerül az IR, ezért annak további tisztázása szükséges. (HOMA-IR, Kraft-teszt).
Az IR eredendően egy természetes védekező-reakció, mely dinamikusan változik a kereslet-kínálat körülményeihez igazodva, hogy a túlterhelt raktárakból átirányítsa a felesleget.®
Természetes inzulin-rezisztencia (IR) kíséri a pubertázs időszakát, amikor a fokozott növekedés igényeit szolgálja a többlet inzulintermelés.® (Az inzulin: anabolikus hormon!) Inzulin-rezisztencia kíséri a terhességet, hogy a fejlődő magzat felé irányítsa a tápanyagokat. Egészséges ember enyhén inzulin-rezisztens a kora hajnali órákban (a növekedési hormon hatása miatt), és délután (talán a kortizol természetes napszaki ingadozása miatt).®
Hosszabb éhezés, és táplálkozási ketózis esetén az izomzat (a többi szervvel együtt) zsírégetésre hangolódik, ugyanakkor leszabályozza a cukorfelvételt azért, hogy a máj által termelt kevés glükózt megspórolja az agy (és vörösvértestek) számára. Ilyenkor az izomzat nincs felkészülve az esetleges cukorterheléssel (OGTT) hirtelen érkező cukor eltüntetésére, ezért kóros glükóz-intoleranciát mérhetünk.® Ketózisban a kóros OGTT nem betegséget jelez, csak a zsírégető anyagcsere természetes kísérője.® Ez az alacsony inzulin-szint, normális HOMA-IR mellett mérhető izom-ellenállás nem összekeverendő az inzulin-rezisztenciával!®
Egészségesben tehát az inzulin-rezisztencia egy dinamikusan változó jelenség, ami a tápanyag-elosztást irányítja. Akkor válik betegítővé, ha a jólét nem szűnik, az IR állandósul, és egyik szervről a másikra terjedve metabolikus zavarok sorozatát okozza.
IR, metabolikus szindróma, és cukorbetegség.
Az IR legfőbb forrása mozgásszegény életmód, és a hozzá csatlakozó folyamatos kalória-bőség, helytelen táplálkozás. A "gyors" szénhidrátokkal együtt érkező zsírok, a gyakori étkezés együttes következménye az a hormonzavar, mely megakadályozza a hatékony zsírégetést, és befagyasztja a zsírraktározást. A nyugati étrendben speciális, dózis-függő méregnek tekinthető a fruktóz (gyümölcscukor), mely ott lapul a répacukorban, és számtalan élelmiszeripari késztermékben. (HFCS, fruktóz-szirup) A fruktóz közvetlenül a májba kerül, és gyorsan, hatékonyan, közvetlenül alakít zsírmájat, inzulin-rezisztenciát (lásd fenti ábra: fehér nyíl).
Fentieken túl, az energiafelhasználás és raktározás egyensúlyának felborulásához számos további tényező hozzájárulhat. (Alvásdeficit, felborult bioritmus, kevés természetes napfény, D-vitamin hiány, minőségi éhezés, kevés omega-3 fogyasztás, sok omega-6, dohányzás, genetikai variánsok.) Akárhogyan is fejlődjön a hyperinzulinémia - inzulinrezisztencia ördögi köre (ábra piros nyíl), az önfenntartó anyagcsere-zavar idővel a teljes szervezet működését megzavarja. A változatos klinikai jelek egy jellegzetes csoportját metabolikus szindróma néven régóta ismerjük (ábra zöld nyilak), de csak az utóbbi évtizedben értettük meg annak forrását: a krónikus inzulin-túlterhelést.® Ha sokáig fennmarad az IR, akkor számtalan krónikus betegségünk fejlődésében kulcsszerepet játszik. Ilyen az Alzheimer-kór, érelmeszesedés, 2. típusú diabétesz, rákbetegség®, fertilitási zavarok (policisztás ovárium, PCOS), erekciós zavar. A krónikus metabolikus zavar jelentőségét nehéz túlbecsülni.
Az inzulin-rezisztencia gyógyítása.
Aki abban a szerencsés helyzetben van, hogy anyagcsere-zavarát még a komolyabb szövődmények előtt felismerték, annak nincs nehéz dolga. Az idejekorán felismert inzulinrezisztencia gyorsan, és különösebb nehézség nélkül rendezhető. Akinek néhány hónap alatt sem sikerül megoldani ezt a könnyen kezelhető problémát, az rossz tanácsot kapott (esetleg nem tartja azokat.) Ezért is elszomorító, hogy hazánkban ma 22.000 érintett csüng egy Facebook-csoporton, mely teljes életet hirdet inzulin-rezisztenciával. Nos, talán okosabb olyan csoportot keresni, ahol általában megszabadulnak ettől az alattomos anyagcserezavartól. A csatlakozó ismertetőben bemutatom, hogyan szokták csinálni. Lásd: az inzulin-érzékenység helyreállítása.
- Basu RB et al. Possible Link Between Stress-related Factors and Altered Body Composition in Women with Polycystic Ovarian Syndrome. J Hum Reprod Sci. 2018 Jan-Mar; 11(1): 10–18.
- Biddinger SB - Kahn CR: From mice to men: insights into the insulin resistance syndromes. Annu Rev Physiol. 2006;68:123-58.
- Blagosklonny MV: The mystery of the ketogenic diet: benevolent pseudo-diabetes. Cell Cycle, 18:18, 2157-2163 (2019)
- Crofts CAP: Hyperinsulinemia: a unifying theory of chronic disease? Diabesity 2015;1:34–43.
- Danielsson A et al: Short-Term Overeating Induces Insulin Resistance in Fat Cells in Lean Human Subjects. Mol Med. 2009 Jul-Aug; 15(7-8): 228–234.
- DiNicolantonio JJ et al: Postprandial insulin assay as the earliest biomarker for diagnosing pre-diabetes, type 2 diabetes and increased cardiovascular risk. Open Heart. 2017; 4(2): e000656.
- Foster-Schubert KE et al. Acyl and total ghrelin are suppressed strongly by ingested proteins, weakly by lipids, and biphasically by carbohydrates. J Clin Endocrinol Metab. 2008 May;93(5):1971-9.
- Hayashi T, et al: Patterns of insulin concentration during the OGTT predict the risk of type 2 diabetes in Japanese Americans. Diabetes Care. 2013;36(5):1229–1235.
- He J, Kelley DE: Muscle glycogen content in type 2 diabetes mellitus. Am J Phys-Endocrinology and Met Vol. 287, No. 5. 2004.
- Johnson RJ et al. Redefining Metabolic Syndrome as a Fat Storage Condition Based on Studies of Comparative Physiology. Obesity (Silver Spring). 2013 Apr; 21(4): 659–664.
- Jørgensen SV et al: Impact of prolonged fasting on insulin secretion, insulin action and hepatic versus whole-body insulin secretion disposition indices in healthy young males. Am J Physiol Endocrinol Metab. 2020 Dec 7.
- Kelly CT et al: Hyperinsulinemic syndrome: the metabolic syndrome is broader than you think. Surgery. 2014 Aug;156(2):405-11.
- Kelsey MM, Zeitler PS: Insulin Resistance of Puberty. Curr Diab Rep. 2016 Jul;16(7):64.
- Koren D - Taveras EM: Association of sleep disturbances with obesity, insulin resistance and the metabolic syndrome. Metabolism. 2018 Jul;84:67-75.
- Kosinski C and Jornayvaz FR: Effects of Ketogenic Diets on Cardiovascular Risk Factors: Evidence from Animal and Human Studies. Nutrients. 2017 May; 9(5): 517.
- Kraft Joseph R: Diabetes Epidemic and You. Trafford Publishing, 2008.
- Kroemer G et al: Carbotoxicity-noxious effects of carbohydrates. Cell 175, 605–614 (2018).
- Kuo LE et al: Chronic stress, combined with a high-fat/high-sugar diet, shifts sympathetic signaling toward neuropeptide Y and leads to obesity and the metabolic syndrome. Annals of the New York Academy of Sciences, 01 Dec 2008, 1148:232-237.
- Mobbs CV et al. Glucose Hysteresis as a Mechanism in Dietary Restriction, Aging and Disease. Interdiscip Top Gerontol. 2007; 35: 39–68.
- Nolan CJ, Prentki M: Insulin resistance and insulin hypersecretion in the metabolic syndrome and type 2 diabetes: Time for a conceptual framework shift. Diab Vasc Dis Res. 2019 Mar;16(2):118-127.
- Pedersen MC, Shulman GI: Mechanisms of Insulin Action and Insulin Resistance. Physiol Rev. 2018 Oct 1; 98(4): 2133–2223.
- Peterden KF et al: The role of skeletal muscle insulin resistance in the pathogenesis of the metabolic syndrome. PNAS July 31, 2007 104 (31) 12587-12594.
- Perry RJ, Shulman GI: Mechanistic Links between Obesity, Insulin, and Cancer. Trends in Cancer Volume 6, Issue 2, February 2020, Pages 75-78.
- Poggiogalle E et al: Circadian regulation of glucose, lipid, and energy metabolism in humans. Metabolism. 2018 Jul; 84:11-27.
- Reaven G: Metabolic Syndrome. Pathophysiology and Implications for Management of Cardiovascular Disease. Circulation. 2002;106:286–288.
- Rabol R et al: Reversal of muscle insulin resistance with exercise reduces postprandial hepatic de novo lipogenesis in insulin resistant individuals. PNAS August 16, 2011 108 (33) 13705-13709.
- Rynders CA et al: Sedentary behaviour is a key determinant of metabolic inflexibility. J Physiol. 2018 Apr 15;596(8):1319-1330.
- Samuel VT et Shulman GI: The pathogenesis of insulin resistance: integrating signaling pathways and substrate flux. J Clin Invest. 2016 Jan;126(1):12-22.
- Pedersen MC, Shulman GI: Mechanisms of Insulin Action and Insulin Resistance. Physiol Rev. 2018 Oct 1; 98(4): 2133–2223.
- Williams KJ, Wu X: Imbalanced insulin action in chronic over nutrition: Clinical harm, molecular mechanisms, and a way forward. 2016. Atherosclerosis, 247, 225–282.

