Az emberi fejlődéstörténetben volt időszak, mikor a hatékony zsírraktározás képessége (hízékonyság) megmentett bennünket a kihalástól.® Ősszel elhíztunk (ha sikerült), a téli ínségben pedig feléltük a tartalékot. A jóléti társadalmakban azonban eltűntek a szűkös időszakok, állandósult a bőség, és ma tömegek élnek tartós súlyfelesleggel. De nem mindenki lesz beteg tőle.
 Hízásra hajlamosak veszélytelen, bőr alatti zsír formájában képesek eltárolni a kalóriákat. Alkalmas genetikai örökséggel a zsírsejtek szaporodni képesek, és a számban sokasodó, apró sejtekben komoly zsírraktár is "kényelmesen" elfér. Ezt nevezzük hyperpláziás elhízásnak. Az elhízás egészségesebb formájában hatalmas bőr alatti raktárak alakulhatnak, ennek ellenére az inzulin által vezérelt raktározás hatékonyan működik. A veszélytelen túlsúlynak jellegzetes példája az idősödő hölgyeknél nem ritka, fartájékra és combokra lokalizált elhízás.® Szerencsésnek tarthatók, mert kevésbé fenyegeti őket az inzulin rezisztencia, később metabolikus szindróma, cukorbetegség, szívbetegség, vagy Alzheimer-kór.®
Hízásra hajlamosak veszélytelen, bőr alatti zsír formájában képesek eltárolni a kalóriákat. Alkalmas genetikai örökséggel a zsírsejtek szaporodni képesek, és a számban sokasodó, apró sejtekben komoly zsírraktár is "kényelmesen" elfér. Ezt nevezzük hyperpláziás elhízásnak. Az elhízás egészségesebb formájában hatalmas bőr alatti raktárak alakulhatnak, ennek ellenére az inzulin által vezérelt raktározás hatékonyan működik. A veszélytelen túlsúlynak jellegzetes példája az idősödő hölgyeknél nem ritka, fartájékra és combokra lokalizált elhízás.® Szerencsésnek tarthatók, mert kevésbé fenyegeti őket az inzulin rezisztencia, később metabolikus szindróma, cukorbetegség, szívbetegség, vagy Alzheimer-kór.®
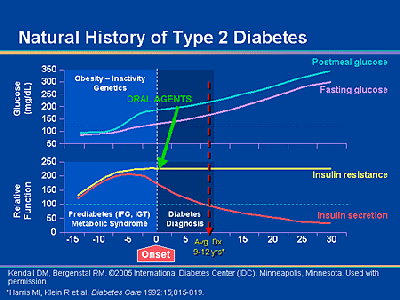
Hamarabb bajba kerül, akinek zsírsejtjei kevésbé képesek a felszaporodásra, ezért tájidegen (ektópiás) zsírlerakódásokat növesztenek (ábra). Ez lehet genetikai örökség eredménye, de sokkal gyakrabban a gyulladáskeltő, ócska növényi olajok fogyasztása teszi tönkre a zsírsejtek szaporodási képességét.®,® Az extrém méretűre dagadt zsírsejtek (hipertrófiás elhízás) mellett sokkal hamarabb megjelenik az inzulin-rezisztencia, majd a 2. típusú cukorbetegség.® Ennek az a magyarázata, hogy a puffadt zsírsejtek felszínén viszonylag kevesebb az inzulin-receptor, ezért korán akadozni kezd a zsírraktározás. Ráadásul a felpüffedt sejtek pusztulásnak indulnak, és közöttük megjelennek a gyulladásos sejtek. A gyulladás tovább akadályozza a zsírraktározást, ezért egyre több zsírsav elszabadul a raktárakból, majd más helyet keres magának. Ezen elképzelés szerint mindenkinek adott egy bizonyos személyes kalória-toleranciája (personal fat threshold), melynek kimerülése után a zsír egészségtelen helyekre, pl. a zsigerek közé költözik.® A zsigeri zsírgyarapodást (hasi típusú elhízás) fokozódó anyagcsere-zavar, metabolikus szindróma kíséri.®,®
A pöffeteg zsírsejtek tehát anyagcsere-zavart jeleznek.® De fordítva is összefüggés mutatkozik: ínség idején a sejtek töpörödésével (nagyobb fogyás nélkül is) gyorsan javul az inzulinrezisztencia.® A duzzadó zsírsejtek az egészséges raktár-kapacitás, személyes tolerancia kimerülését jelzik. Akárhol húzodik ez a személyes zsírhatár: utána a kalóriabőség IR-be fordul.® A további energia-stressz anyagcsere-zavarokat okoz, a zsigerek közé háj rakódik, ennek minden káros következményével.®
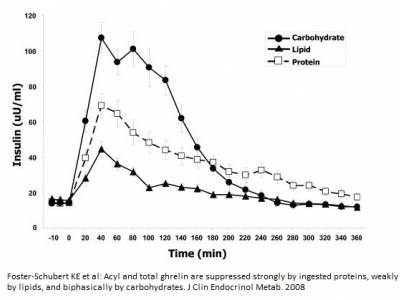
Túlsúly esetén logikus elképzelés, hogy a bőr alatti raktárak telítődése után a zsigerekben is zsírlerakódás indulhat. De van itt egy ellentmondás. Miért alakulhat sovány testalkatnál hasi elhízás? Számos provokátort ismerünk, melyek közvetlenül a zsigerekbe terelik a zsírt. Egyik ilyen a fruktóz (gyümölcscukor) rendszeres fogyasztása. Sajátos anyagcseréje miatt (lásd ott) a fruktóz zsírrá alakul, és közvetlenül a májba telepszik - a zsírmáj pedig egyenes út a további zsíranyagcsere-zavarhoz. A zsigeri elhízás másik (egyben leggyakoribb) forrása: a krónikus stressz.
Stressz és zsigeri elhízás.
Amint vázoltam: ha a zsírsejtek genetikailag kevésbé hajlamosak számbeli szaporodásra, akkor a felesleg korán a zsigerek felé terelődhet. A zsigeri zsír ráadásul teljesen másként viselkedik, mint az inaktív bőr alatti párna. Hormonálisan aktív, és gazdagon behálózzák a vegetatív idegrendszer ágai. Könnyen lehet, hogy éppen azért rakódi ide a felesleg, mert krónikus stressz tartja aktivitásban a vegetatív idegrendszert.® Az aktív vegetatív idegrendszer számos olyan titokzatos hormont kibocsát, melyeknek szerepe lehet a zsírlerakódás, és metabolikus zavar kialakításában. (Az un. neuropeptid-Y például alaposan gyanúsítható.)®
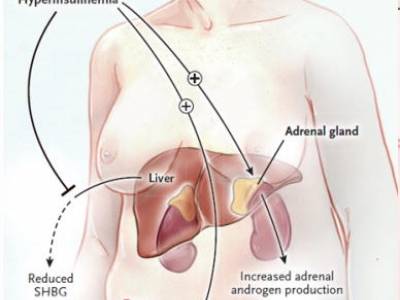
A mellékvese legfontosabb stressz-hormonának (kortizol) kóros túltermelése jellegzetes hasi kövérséget okoz annak minden hátrányos következményével (Cushing-kór). Hasonlóan provokál hasi típusú elhízást a krónikus stressz, ami szintén kortizol-túltermelést produkál.®
Amikor túlsúly mellett kezd eluralkodni a krónikus stressz és gyulladás, akkor az addig veszélytelen bőr alatti zsír átrendeződhet a zsigerek köré, és fokozatosan súlyosbítja a metabolikus zavart. A zsigeri zsírból további gyulladás indul - és ezzel öngerjesztővé válik a betegítő kövérség.®
Ha már a kezdetektől a stressz vezeti a betegséget, akkor akár vékony testalkat mellett, minimális zsigeri zsírgyülem is súlyos inzulin-rezisztenciát, policisztás ováriumot, és metabolikus szindrómát provokálhat. Annál is inkább, mert stressz esetén már egészen kevés kalóriafelesleg raktározása ellenállásba ütközik, hiszen ilyenkor anyagcserénk éppen ellentétes üzemmódban van: az energiatartalékok felszabadítására hangolódik a túlélés érdekében.®
 A hasi típusú elhízás, és a felpüffedt sejtekből álló (hypertrophiás) zsír azért kártékony, mert krónikus gyulladás tombol benne. A zsírsejtek közé gyulladásos sejtek (szöveti makrofágok) telepednek, melyek hormonszerű jelzőmolekulák (citokinek) termelésével megzavarják a zsír alapvető funkcióját: a biztonságos kalóriatárolást trigliceridek formájában. A gyulladásos zsírszövetben a trigliceridek lebomlása (lipolízis) folyamatossá válik akkor is, mikor éppen a kalóriafelesleg tárolására lenne szükség. A felszabaduló bomlástermékek (szabad zsírsavak, FFA) tárolási zavart (inzulin-rezisztenciát) okoznak a májban, és izomban. Az inzulin-rezisztens izom nem képes többé felvenni, és (glikogén formájában) eltárolni az étkezéssel érkező cukrokat. Az inzulin-rezisztens májban étkezés után sem áll le a cukorgyártás (glükoneogenezis). A felszaporodó glükóz visszahat a zsírra, és tovább fokozza a zsírlebomlást. (Az inzulin-rezisztens zsírban többé étkezés után sem fékez a hormonszenzitív-lipáz nevű zsírbontó enzim.) A gyulladásos zsírszövetben lebomló trigliceridek a májban újraépülnek, és zsírmájt okoznak, emelik a vér triglicerid-szintjét, és a máj által kidobott lipid-szállító elemekkel (VLDL) továbbterhelik a zsírszövetet.
A hasi típusú elhízás, és a felpüffedt sejtekből álló (hypertrophiás) zsír azért kártékony, mert krónikus gyulladás tombol benne. A zsírsejtek közé gyulladásos sejtek (szöveti makrofágok) telepednek, melyek hormonszerű jelzőmolekulák (citokinek) termelésével megzavarják a zsír alapvető funkcióját: a biztonságos kalóriatárolást trigliceridek formájában. A gyulladásos zsírszövetben a trigliceridek lebomlása (lipolízis) folyamatossá válik akkor is, mikor éppen a kalóriafelesleg tárolására lenne szükség. A felszabaduló bomlástermékek (szabad zsírsavak, FFA) tárolási zavart (inzulin-rezisztenciát) okoznak a májban, és izomban. Az inzulin-rezisztens izom nem képes többé felvenni, és (glikogén formájában) eltárolni az étkezéssel érkező cukrokat. Az inzulin-rezisztens májban étkezés után sem áll le a cukorgyártás (glükoneogenezis). A felszaporodó glükóz visszahat a zsírra, és tovább fokozza a zsírlebomlást. (Az inzulin-rezisztens zsírban többé étkezés után sem fékez a hormonszenzitív-lipáz nevű zsírbontó enzim.) A gyulladásos zsírszövetben lebomló trigliceridek a májban újraépülnek, és zsírmájt okoznak, emelik a vér triglicerid-szintjét, és a máj által kidobott lipid-szállító elemekkel (VLDL) továbbterhelik a zsírszövetet.
Így lesz a zsírban elszabadult krónikus gyulladásból inzulin-rezisztencia, és metabolikus szindróma.
Összefoglalás.
 A kalóriatöbblet biztonságos elhelyezésére szolgál a bőr alatti zsír. Ameddig ez jól működik, addig a túlsúly megment a tartós bőség komolyabb következményeitől. Ezzel szemben: ha akadozik a zsírraktározás, akkor fokozódó anyagcsere-zavart okoz, és durván növeli a halálozás rizikóját. (ábra: barna vonal)®
A kalóriatöbblet biztonságos elhelyezésére szolgál a bőr alatti zsír. Ameddig ez jól működik, addig a túlsúly megment a tartós bőség komolyabb következményeitől. Ezzel szemben: ha akadozik a zsírraktározás, akkor fokozódó anyagcsere-zavart okoz, és durván növeli a halálozás rizikóját. (ábra: barna vonal)®
A hasi szervek közé telepedő zsír már korán, akár elhízás nélkül is megbetegít. A mesterséges ipari élelmiszer egyes alkotói (lásd: fruktóz) közvetlenül a zsigerekbe rakódnak, ezért már korán anyagcsere-zavart okoznak. A krónikus stressz felgyorsítja a kártékony zsigeri zsír felszaporodását, ami további gyulladást okoz, ezzel önfenntartóvá teszi a betegséget.
Az elhízás egészségesebb formája átmenetileg véd a komolyabb betegségtől, de a háttérben rendszerint itt is kimutatható több-kevesebb zsírraktározási zavar. Évek során a túlsúly legtöbbször mégiscsak súlyosbodó anyagcsere-problémákat okoz, ezért kétséges, hogy a hosszabb távon hordozott zsírfelesleg egyáltalán nevezhető-e egészségesnek.®
- Abdul-Ghani MA, DeFronzo RA: Pathogenesis of Insulin Resistance in Skeletal Muscle. J Biomed Biotechnol. 2010:476279.
- Anderson DP et al: Changes in Subcutaneous Fat Cell Volume and Insulin Sensitivity After Weight Loss. Diabetes Care 2014 Jul;37(7):1831-6.
- Chen CG et al: Association between regional body fat and cardiovascular disease risk among postmenopausal women with normal body mass index. Eur Heart J. 2019 Sep 7;40(34):2849-2855.
- Elrayess MA et al: 4-hydroxynonenal causes impairment of human subcutaneous adipogenesis and induction of adipocyte insulin resistance. Free Radic Biol Med, 2017. 104: p. 129-37.
- Fischer-Pozovsky P: Endocrinology of adipose tissue – an update. Hormone Metabolism Research 2007 May;36(5):314-21.
- Grundy SM: Overnutrition, ectopic lipid and the metabolic syndrome. J Investig Med. 2016 Aug;64(6):1082-6.
- Guyenet SJ and Carlson SE: Increase in adipose tissue linoleic acid of US adults in the last half century. Adv Nutr, 2015. 6(6): p. 660-4.
- Johnson RJ et al. Redefining Metabolic Syndrome as a Fat Storage Condition Based on Studies of Comparative Physiology. Obesity. 2013 Apr; 21(4): 659–664.
- Kuo LE et al: Chronic stress, combined with a high-fat/high-sugar diet, shifts sympathetic signaling toward neuropeptide Y and leads to obesity and the metabolic syndrome. Annals of the New York Academy of Sciences, 01 Dec 2008, 1148:232-237.
- Laforest S et al: Adipocyte Size as a Determinant of Metabolic Disease and Adipose Tissue Dysfunction. Crit Rev Clin Lab Sci. 2015;52(6):301-13.
- Lebovitz HE, Banerji MA: Point: Visceral Adiposity Is Causally Related to Insulin Resistance. Diabetes Care 2005 Sep; 28(9): 2322-2325.
- Lionetti L et al: From chronic overnutrition to insulin resistance: the role of fat-storing capacity and inflammation. Nutr Metab Cardiovasc Dis. 2009 Feb;19(2):146-52.
- Minor RK et al: Hungry for Life: How the arcuate nucleus and neuropeptide Y may play a critical role in mediating the benefits of calorie restriction. Mol Cell Endocrinol. 2009 Feb 5; 299(1): 79–88.
- Pedersen MC, Shulman GI: Mechanisms of Insulin Action and Insulin Resistance. Physiol Rev. 2018 Oct 1; 98(4): 2133–2223.
- Ryden M et al. Adipose tissue and metabolic alterations: regional differences in fat cell size and number matter, but differently: a cross-sectional study. J Clin Endocrinol Metab. 2014 Oct;99(10):E1870-6.
- Shi TH et al: The Influence of Metabolic Syndrome in Predicting Mortality Risk Among US Adults: Importance of Metabolic Syndrome Even in Adults With Normal Weight. May 2020. Preventing chronic disease 17.
- Smith U, Kahn BB: Adipose tissue regulates insulin sensitivity: role of adipogenesis, de novo lipogenesis and novel lipids. J Intern Med. 2016 Nov;280(5):465-475.
- Smith GI et al: Metabolically healthy obesity: facts and fantasies. J Clin Invest. 2019 Oct 1;129(10):3978-3989.
- Taylor R, Holman RR: Normal Weight Individuals Who Develop Type 2 Diabetes: The Personal Fat Threshold. Clin Sci (Lond). 2015 Apr;128(7):405-10.
- Tchernof A, Després JP: Pathophysiology of human visceral obesity: an update. Physiol Rev. 2013 Jan;93(1):359-404.
- Yki-Järvinen H: Ectopic fat accumulation: an important cause of insulin resistance in humans. J R Soc Med. 2002; 95(Suppl 42): 39–45.
- van der Valk ES et al: Stress and Obesity: Are There More Susceptible Individuals? Curr Obes Rep. 2018; 7(2): 193–203.
- Weyer C et al: Enlarged subcutaneous abdominal adipocyte size, but not obesity itself, predicts type II diabetes independent of insulin resistance. Diabetologia, 2000. 43(12): p. 1498-506.

 Az elhízás önmagában nem betegség, sőt: megmenthet a komolyabb bajtól! Az elhízásnak vannak kozmetikailag talán zavaró, de kevésbé ártalmas formái, és vannak kifejezetten veszélyes módjai.
Az elhízás önmagában nem betegség, sőt: megmenthet a komolyabb bajtól! Az elhízásnak vannak kozmetikailag talán zavaró, de kevésbé ártalmas formái, és vannak kifejezetten veszélyes módjai.