Mi az a zsírmáj?
Pontosan az, aminek hangzik: felesleges zsírok felszaporodása a májban. (A máj elzsírosodása előfordul néhány ritka, genetikai eredetű anyagcsere-betegségben, melyekkel itt senkit nem fárasztanék.) A számunkra fontos, "mezei" zsírmáj egy családtag az elhízás, metabolikus szindróma, magas vérnyomás, 2. típusú cukorbetegség, köszvény, és számos további civilizációs betegségünk népes rokonságában. (Bzowej 2018). Úgy is mondhatnám, hogy a májban kialakuló inzulin rezisztencia klinikailag zsírmáj formájában muatkozik.
Az orvosi szóhasználatban nem alkoholos eredetű májbetegség (Non-Alcoholic Fatty Liver Disease - NAFLD) alatt értünk mindent, amit nem alkohol, vagy vírusfertőzés okoz. Hazánkban a "szteatózis" kifejezés is elterjedt. Ha a zsírfelszaporodás mellett gyulladás is pusztítja a májat, akkor NASH (Non-Alcoholic Steato-Hepatitis) azaz gyulladásos zsírmáj néven említjük.
Mi okozza?
 A magyar szakirodalom sajnálatosan keveset látszik tudni az okokról. (Hagymási 2014) A kacsamáj-termelők ellenben pontosan tudják, hogy mi okoz zsírmájat: a krónikus túletetés. A szénhidrátok (kukorica-keményítő) túltöltése működik legjobban. Urbanizációs népbetegségünk forrása is hasonló. Tartós kalóriabőség, iparilag feldolgozott, finomított szénhidrátokban és toxikus növényi olajokban gazdag szemétkaja. Ezek változatos kombinációja lesz az első lépés a tartósan fokozott inzulinhatáshoz, mely megzavarja a zsíranyagcserét, és egyebek mellett zsírmájat okoz, melyhez hamarosan inzulin-rezisztencia társul. A tartós bőség rendszerint krónikus mozgáshiánnyal párosul, és társul hozzá a kevés természetes napfény, krónikus alvásdeficit, felborult bioritmus. E robbanóelegy további következménye: a metabolikus szindróma.
A magyar szakirodalom sajnálatosan keveset látszik tudni az okokról. (Hagymási 2014) A kacsamáj-termelők ellenben pontosan tudják, hogy mi okoz zsírmájat: a krónikus túletetés. A szénhidrátok (kukorica-keményítő) túltöltése működik legjobban. Urbanizációs népbetegségünk forrása is hasonló. Tartós kalóriabőség, iparilag feldolgozott, finomított szénhidrátokban és toxikus növényi olajokban gazdag szemétkaja. Ezek változatos kombinációja lesz az első lépés a tartósan fokozott inzulinhatáshoz, mely megzavarja a zsíranyagcserét, és egyebek mellett zsírmájat okoz, melyhez hamarosan inzulin-rezisztencia társul. A tartós bőség rendszerint krónikus mozgáshiánnyal párosul, és társul hozzá a kevés természetes napfény, krónikus alvásdeficit, felborult bioritmus. E robbanóelegy további következménye: a metabolikus szindróma.
A felsorolt civilizációs ártalmak legnagyobb közös eredője: a "nyugati típusú" diéta, és a tartós bőség. (Sullivan 2010) A zsírmáj mintegy bevezető lépése az egyre súlyosabb anyagcsere-zavarnak. Megértéséhez érdemes egy kis biokémiai kitérővel felidézni, hogy bőség idején hová tesszük a felesleget, azaz hogyan tudunk táplálékot raktározni.
 Az ábrán piros nyilak jelzik a bőség-anyagcsere fő csapásirányait. A felesleges fehérjéből cukrot készítünk, a felesleges szénhidrátokból pedig zsír készül. A táplálékkal felszívott fehérje és szénhidrát beleinkből közvetlenül a májba kerül, és az átalakítás zömében ott zajlik. A felesleges szénhidrátból tehát: zsír készül! (De novo lipogenesis, Kerry 2005) Hová teszi májunk a készült zsírokat? Amit csak tud, azt szállításra alkalmas formába csomagolja (ez a VLDL nevű lipoprotein), és a vérbe dobja.
Az ábrán piros nyilak jelzik a bőség-anyagcsere fő csapásirányait. A felesleges fehérjéből cukrot készítünk, a felesleges szénhidrátokból pedig zsír készül. A táplálékkal felszívott fehérje és szénhidrát beleinkből közvetlenül a májba kerül, és az átalakítás zömében ott zajlik. A felesleges szénhidrátból tehát: zsír készül! (De novo lipogenesis, Kerry 2005) Hová teszi májunk a készült zsírokat? Amit csak tud, azt szállításra alkalmas formába csomagolja (ez a VLDL nevű lipoprotein), és a vérbe dobja.
A baj ott kezdődik, ahol a bőség tartóssá válik, és nincs elegendő felhasználás (testmozgás). Ha az izomzatban sincs már hely a fölös cukornak, akkor az izom érzéketlenné válik a raktározó hormon parancsára (inzulinrezisztencia az izomban), ezzel egyre több cukorfelesleg hárul a májra. (Samuel-Shulman 2016)
A tartós bőség ugyanakkor a zsírraktározást is megzavarja. Normális esetben éhség idején zsírsavak szabadulnak fel a zsírpárnákból (lipolízis). Amikor kalória érkezik, a raktározó-hormon (inzulin) egyik dolga leállítani ezt a zsírbontást. Tartós bőség esetén azonban a zsírraktárak egyre süketebbek az inzulin szavára, ezért étkezés után egyre kevésbé áll le a zsírbontás. A lipolízist tovább fokozza a zsírraktárakban felszaporodó gyulladás, valamint a krónikus stressz. A zsírpárnákban kialakuló inzulin-reziszencia következtében tehát étkezés után sem áll le a zsírbontás, ezért a zsírszövetből felszabaduló szabad zsírsavak lassan elárasztják a vért. (Utzschneider 2006)
A zsír, és az izom inzulin-rezisztenciája már sok a májnak. Ekkor már a zsírból felszabaduló zsírsavak mellett az izomból érkező cukrok is a májat terhelik, ráadásul az étrenddel érkezik a további cukor és zsír. A májban ekkor kezd felszaporodni a zsírfelesleg.
A tartósan emelkedett inzulin miatt ráadásul a máj begyűjti a koleszterint, és kevésbé tud tőle megszabadulni az epével. (Van Rooyen 2011) A felszaporodó koleszterin pedig alapvető a zsírlerakódás és gyulladás kiváltásában. (Wouters 2010)
Így válik tartós bőségből zsírmáj, és májgyulladás.
Gyümölcscukor (fruktóz) és zsírmáj.
A kutatások szerint a zsírokkal együtt bőségben érkező szénhidrátok fontos provokátorai a zsírmájnak. Azonban nem minden szénhidrát egyformán kártékony.
A természetben előforduló, felszívódó összetett szénhidrátok (keményítők) csaknem teljesen glükózból épülnek. Lassú lebomlásukból egyenletes glükóz-terhelést kapunk, mely rendesen megdolgoztatja ugyan az inzulin-termelő hasnyálmirigyet, de a felszívódó glükóz feldolgozásába lényegében összes sejtünk besegít. Az izom elraktározza, agyunk eltüzeli, és mindenki fogyaszt belőle tehetsége szerint. Még az sem okoz egykönnyen zsírmájat, ha valaki tiszta, nyers glükózt fogyaszt nagy dózisban és kitartóan. A készült zsíroktól ugyanis a máj ilyen esetben sokáig képes gond nélkül megszabadulni. Ugyanakkor a zsírmáj provokálásában vastagon szerepet játszik egy másik elterjedt étkezési szénhidrát: a gyümölcscukor (fruktóz).
A finomított "asztali" cukor (répacukor, nádcukor, szacharóz) egy diszacharid, melynek fele glükóz, másik fele fruktóz. A finomított cukorral tehát bőséges fruktózt is fogyasztunk.
A gyümölcscukor néhány hónapos kitartó fogyasztása látványosan, és "megbízhatóan" zsírmájat okoz. (Stanhope 2009, DiNicolantonio 2017) Hatása dózisfüggő, azaz sok fruktóz gyorsan pusztít, de a kevés sem veszélytelen: hatása összeadódik, azaz szépen lassan, fokozatosan fogja zsírral belakni a májat. A fruktóz különleges cukor, melyet (a glükóztól eltérően) csak a bélfal, és a máj képes eltüntetni. Hatása leginkább az alkoholhoz hasonlítható: zsírmájat és idővel mindenütt toxikus szervkárosodást okoz.
Sajnos ma fruktóz-terhelésünk zömét gyorsan felszívódó, kártékony, mesterséges adalékok formájában kapjuk. Az élelmiszeripar a kukoricakeményítő feldolgozásából olcsó, édes melaszt kotyvaszt, melynek neve: HFCS. (High Fructose Corn Syrup) Nem csak az üdítőitalok, és édességek rejtenek fruktóz-szirupot, de számtalan feldolgozott, tartós, dobozolt élelmiszeripari késztermékben ott lapul. Nem véletlen, hogy a HFCS ipari bevezetésével egyszerre kezdett látványosan növekedni a zsírmáj gyakorisága. A fruktóz: igazi tömegpusztító fegyver! (Basaranoglu 2015)
Talán kevésbé ártalmas a természetes eredetű, gyümölccsel elfogyasztott gyümölcscukor. A kisebb mennyiségű fruktóz itt lassan emésztődő ill. emészthetetlen rostokkal együtt érkezik, ezért az lassabban terheli az emésztőrendszert. A lassan felszívódó természetes gyümölcscukor feldolgozása szinte teljes mértékben megtörténik a bélfalban, és csak igen kevés jut el a májba.
A fruktóz-problémáról további részletek itt.
A zsíros étrend fokozza a zsírmájat?
Számos tanulmány szerint a zsírban gazdagabb (és szénhidrát-csökkentett) étrend fokozza a máj elzsírosodását (Asrih-Jornayvaz 2014). Mások szerint a low-carb diéta (kalóriacsökkentés mellett!) néhány hét alatt gyógyítja a zsírmájat. (Kirk 2009) Hol az igazság?
Nos, tudjuk, hogy a zsíros étrend önmagában nem okoz zsírmájat. A zsírgazdag étrenden élő természeti népek (inuit, maszáj, stb.) körében ismeretlen volt a zsírmáj. Mindaddig, míg a hagyományos (szénhidrátban szegény) étrendjükhöz nem társítanak keményítőben és cukrokban bővelkedő "nyugati típusú" ételszemetet. Az inuit vadász rendben volt a fókazsírral. A kólával azonban megérkezett a zsírmáj, metabolikus szindróma, túlsúly, és a "civilizáció" minden áldása.
Anyagcserénk biokémiája azt mutatja, hogy a zsírmáj forrása a tartós bőség miatt besokallt izomzat és zsírraktár. A zsírszövet és izomzat inzulin-rezisztenciáját pedig a szénhidrátokban és zsírokban egyaránt bőséges étrend okozza. Ezzel magyarázható, hogy a nem eléggé radikális low-carb diéta esetenként több kárt tehet, mint hasznot. (Többi civilizációs bőség-betegségünkhöz hasonlóan tehát zsírmáj esetére is igaz, hogy fél diéta nem diéta!) Ugyanakkor azt is tudni érdemes, hogy kellően radikális szénhidrát-megszorítás esetén anyagcserénk látványosan megváltozik. A máj abbahagyja a zsírgyártást, helyette a hiányzó cukor pótlására igazodik (glükoneogenezis). Cukorfélék hiányában a keringő zsírok felesleges ballaszt helyett fő tápanyagforrássá válnak. Határozott szénhidrát- csökkentés mellett tehát semmi bajt nem okoz a zsíros étrend.
Zsírmáj és gyulladás.
Az egyszerű zsírmáj (NAFLD) önmagában még nem súlyos betegség, csak jelzi az anyagcsere kisiklását. Az érintettek 7-30 százalékában azonban tovább romlik, és krónikus májgyulladásba alakul (NASH). A gyulladás nem ritkán folyamatosan súlyosbodik, a máj hegesedik, pusztul. A betegség végállapota a májcirrózis, mely májátültetés nélkül előbb-utóbb halálos májelégtelenségbe torkollik, és a beteg életét egyedül a májátültetés mentheti meg. A tartós bőség és szemétkaja miatt elpusztult szerv pótlása: meglehetősen drasztikus válságkezelés egy problémára, melyre évtizedekig lehetett volna megoldást találni...
Kit fenyeget a gyulladásos májpusztulás? Bizonyos genetikai hajlam esetén gyakoribb a NASH, és a májcirrózis kialakulása. (Dongiovanni 2013) A fruktóz rendszeres fogyasztása a bélflóra megváltozását, a bélfal áteresztővé válását okozhatja, ami elszabadíthatja a májgyulladást. (Harte 2010) Összességében azonban nem tudjuk pontosan, kinél várható a zsírmáj progresszív, pusztító formája. Ezért is okosabb komolyan venni, és visszafordítani azt még a betegség korai, "veszélytelen" formájában (NAFLD).
A zsírmáj gyógyítása.
A notórius túlevés ellen nincs valódi gyógyszerünk. Kicsit javíthat a helyzeten a cukorbajban is előnyös metformin, ami átmenetileg átveri az anyagcserét: azt üzeni, hogy éhség van. Aztán ha a kalóriabőség nem csökken, akkor győz a túlerő, és többé nem hat a gyógyszer.
A zsírmáj és a vele rokon anyagcsere-betegségeink (inzulin-rezisztencia, hypertónia, 2. típusú diabétesz) közös forrása: a mozgáshiány, és az értéktelen olajokban, finomított szénhidrátokban, "üres" kalóriákban gazdag szemétkaja. Ennek ismeretében a gyógyítása is meglehetősen logikus: rendszeres mozgás, időszakos ínség, és a mértékkel fogyasztott természetes eredetű, valódi táplálék.
A tudomány határozottan igazolja, hogy a rendszeres testgyakorlás segít felszámolni a zsírban pangó zsírfelesleget. (Thoma 2012) A tréning helyet csinál a kalóriáknak az izomzatban. Javítja az inzulin-érzékenységet, csökkenti a vércukorszintet, megindítja a zsírégetést, és a fogyást. A rendszeres mozgás minden életmód-betegségben helyet kell kapjon, és ez alól a zsírmáj sem kivétel. (Vilar-Gomez 2015)
Általánosságban: a zsírmájat javítani fogja minden kalóriamegszorítás, ami kellően radikális ahhoz, hogy fogyást okozzon. Az igazi kérdés inkább az, hogy miként lehet megvonni a kalóriákat az inzulin-rezisztens májbetegtől, aki képtelen zsírt égetni, helyette cukorégető üzemmódban ragadt, ezért zsírt raktároz mindenütt. Ilyen anyagcsere-kisiklásnál a vércukor legkisebb csökkenése is erőteljes falási kényszert provokál, ezért a beteg napi hatszor eszik, és rendszeresen nasizik némi szénhidrátot. Ha elvonjuk tőle a kalóriákat, ráadásul testgyakorlást erőltetünk, akkor átmeneti siker után szinte bizonyos a kudarc: az anyagcsere lelassul, a falási kényszer pedig utóbb áttöri az akaratot, és visszakúsznak az elveszített kilók. Persze ismerek olyan beteget, aki ilyen módon lefogyott, és visszaszorította anyagcsere-betegségét. Tiszteletet érdemel ez a vasakarat, de jó tudni, hogy létezik könnyebb út.
Hogyan érdemes tehát kalóriákat megvonni a tartós bőség helyett? Sehogy!
Első lépésben nem a kalóriákat kell megvonni, hanem a kisiklott anyagcserét kell korrigálni - a szénhidrátok erélyes megvonásával. Tudjuk, hogy a szénhidrát-ínség zsírégető anyagcserét provokál, ami a májban felszaporodott zsír eltüzelésére is hasznosnak bizonyul. (Tendler 2007, Browning 2011, Pérez-Guisado 2011) A szénhidrát-megvonás mellett mértékletes fehérje-fogyasztást tanácsolnék bőséges egészséges zsírokkal kiegészítve. Itt különösen fontos a kártékony növényi olajok, és ócska transz-zsírok gondos elkerülése. Helyettük minőségi állati zsírok és olíva, kókusz-zsír választandó, továbbá fontos az omega-3 pótlás. A bélflóra táplálásáról sem feledkezhetünk meg, ezért nélkülözhetetlen a bőséges (rostokban, ásványokban és vitaminokban gazdag) zöld, leveles zöldségfélék fogyasztása.
Ez az étrend táplálkozási ketózist okoz, tehát zsírégetésre hangolja az anyagcserét, és kiválóan elnyomja az éhségérzetet. A ketogén diéta hetek alatt drámai gyorsasággal javítja a zsírmájat! (Mardinoglu 2018, Watanabe 2020) A zsíradaptáció kialakulását követően már nehézség nélkül megszoríthatók a kalóriák, mert ketózisban anyagcserénk könnyedén hozzáfér a felgyülemlett felesleges zsírraktárakhoz. A zsírmáj gyógyítására hasonlóan hatékony a legtöbb időszakos koplalási protokoll.
- Asrih M, Jornayvaz FR: Diets and nonalcoholic fatty liver disease: The good and the bad. Clinical Nutrition 33 (2014) 186-190.
- Basaranoglu M et al: Carbohydrate Intake and Nonalcoholic Fatty Liver Disease: Fructose as a Weapon of Mass Destruction. Hepatobiliary Surgery and Nutrition 4, no. 2 (2015): 109–16.
- Browning JD et al: Short-term weight loss and hepatic triglyceride reduction: evidence of a metabolic advantage with dietary carbohydrate restriction. Am J Clin Nutr. 2011 May;93(5):1048-52.
- Bzowej NH: Nonalcoholic steatohepatitis: the new frontier for liver transplantation. Curr Opin Organ Transplant. 2018 Apr;23(2):169-174.
- DiNicolantonio JJ et al: Added fructose as a principal driver of non-alcoholic fatty liver disease: a public health crisis. Open Heart 2017;4.
- Dongiovanni P et al: Genetic predisposition in NAFLD and NASH: impact on severity of liver disease and response to treatment. Curr Pharm Des. 2013;19(29):5219-38.
- Harte, AL et al: Elevated endotoxin levels in non-alcoholic fatty liver disease. J Inflamm 7, 15 (2010)
- Houghton D et al: Gut Microbiota and Lifestyle Interventions in NAFLD. Int J Mol Sci. 2016 Apr; 17(4): 447.
- Hagymási K: Napjaink járványa: a nem alkoholos zsírmájbetegség. Medical Online, 2014 május.
- Jensen T et al: Fructose and sugar: A major mediator of non-alcoholic fatty liver disease. Journal of Hepatology, Volume 68, Issue 5, 1063 - 1075.
- Kerry LD et al: Sources of fatty acids stored in liver and secreted via lipoproteins in patients with nonalcoholic fatty liver disease. J Clin Invest. 2005;115(5):1343–1351.
- Kirk E et al: Dietary fat and carbohydrates differentially alter insulin sensitivity during caloric restriction. Gastroenterology. 2009 May;136(5):1552-60.
- Mardinoglu A et al: An Integrated Understanding of the Rapid Metabolic Benefits of a Carbohydrate-Restricted Diet on Hepatic Steatosis in Humans. Cell Metab. 2018 Mar 6;27(3):559-571.
- Pérez-Guisado J, Muñoz-Serrano A: The effect of the Spanish Ketogenic Mediterranean Diet on nonalcoholic fatty liver disease: a pilot study. J Med Food. 2011 Jul-Aug;14(7-8):677-80.
- Samuel VT, Suhlman GI: The pathogenesis of insulin resistance: integrating signaling pathways and substrate flux. J Clin Invest. 2016;126(1):12–22.
- Shelby Sullivan: Implications of Diet on Nonalcoholic Fatty Liver Disease. Curr Opin Gastroenterol. 2010 Mar; 26(2): 160–164.
- Stanhope KL, et al: Consuming fructose-sweetened, not glucose-sweetened, beverages increases visceral adiposity and lipids and decreases insulin sensitivity in overweight/obese humans. JCI. 2009; 119(5): 1322–1334.
- Tendler D et al: The Effect of a Low-Carbohydrate, Ketogenic Diet on Nonalcoholic Fatty Liver Disease: A Pilot Study. Dig Dis Sci (2007) 52: 589.
- Thoma C, Day CP, Trenell MI: Lifestyle interventions for the treatment of non-alcoholic fatty liver disease in adults: a systematic review. J Hepatol. 2012 Jan;56(1):255-66.
- Utzschneider KM, Kahn SE: The role of insulin resistance in nonalcoholic fatty liver disease. J Clin Endocrinol Metab. 2006 Dec;91(12):4753-61.
- US National Library of Medicine: Non-alcoholic fatty liver disease.
- Van Rooyen et al: Hepatic free cholesterol accumulates in obese, diabetic mice and causes nonalcoholic steatohepatitis. Gastroenterology. 2011 Oct;141(4):1393-403.
- Vilar-Gomez E et al: Weight Loss Through Lifestyle Modification Significantly Reduces Features of Nonalcoholic Steatohepatitis. Gastroenterology. 2015 Aug;149(2):367-78.
- Vilar-Gomez E et al: Post hoc analyses of surrogate markers of non-alcoholic fatty liver disease (NAFLD) and liver fibrosis in patients with type 2 diabetes in a digitally supported continuous care intervention: an open-label, non-randomised controlled study. BMJ Open. 2019 Feb 25;9(2):e023597
- Watanabe M et al: Beneficial effects of the ketogenic diet on nonalcoholic fatty liver disease: A comprehensive review of the literature. Obesity Reviews, March 2020.
-
Wouters K et al: Intrahepatic cholesterol influences progression, inhibition and reversal of non-alcoholic steatohepatitis in hyperlipidemic mice. FEBS Lett. 2010 Mar 5;584(5):1001-5.

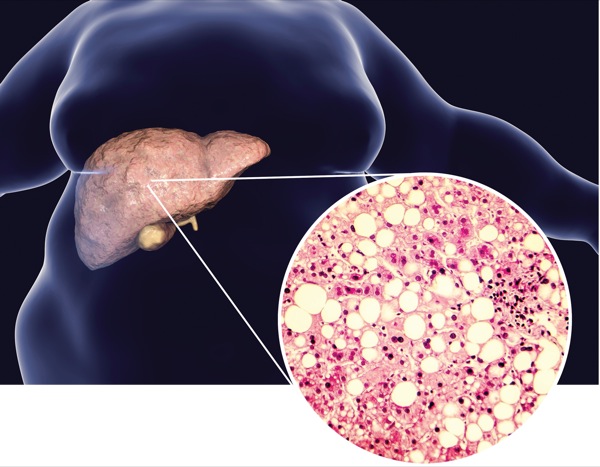 Egykor alkoholos májzsugor pusztított, ma sokkal inkább a máj (nem alkoholos eredetű) elzsírosodása. Egyes gazdag országokban minden harmadik ember érintett. A betegek egy részében a zsírosodást kísérő gyulladás miatt a máj fokozatosan tönkremegy, így lassan a zsírmáj következményei miatt végzik a legtöbb májátültetést. Gyógyszere nincs, mert életmód-betegséget nem gyógyíthat csodatabletta. Ugyanakkor néhány határozott étrendi-életviteli módosítással kiválóan kezelhető.
Egykor alkoholos májzsugor pusztított, ma sokkal inkább a máj (nem alkoholos eredetű) elzsírosodása. Egyes gazdag országokban minden harmadik ember érintett. A betegek egy részében a zsírosodást kísérő gyulladás miatt a máj fokozatosan tönkremegy, így lassan a zsírmáj következményei miatt végzik a legtöbb májátültetést. Gyógyszere nincs, mert életmód-betegséget nem gyógyíthat csodatabletta. Ugyanakkor néhány határozott étrendi-életviteli módosítással kiválóan kezelhető.